当センターの泌尿器科の特徴
前立腺肥大症をはじめとして泌尿器科疾患は比較的高齢者に多く、QOL(日常生活の質)を考慮した低侵襲性治療が要求されます。当科では総合的な判断のもとに、患者さん一人一人の事情に沿って治療方針を決定しています。
<前立腺がん>
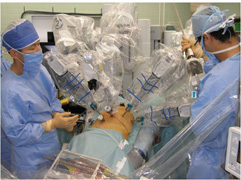
年齢や病気の進行具合など総合的判断により治療方針を決定します。ホルモン治療を中心に、手術治療、放射線治療を組み合わせて治療します。診断のための検査(針生検)は一泊または二泊入院で行っています。平成25年3月より、ロボット支援(ダ・ビンチ)前立腺摘除術を開始し、週1~2例のペースで手術を行っており、現在までに500例以上を実施しています。
| 適応疾患 | 前立腺がん・腎がん・膀胱がん |
|---|---|
| 医療機器 | ダ・ヴィンチ 手術支援ロボット |
| 使用目的 |
ダ・ヴィンチとは手術の手助けをするロボットです。腹腔鏡下に術者がダ・ヴィンチを操縦して手術することにより、より鮮明な画像でより精密な手術を行え、出血量を抑え、術後の疼痛を軽減し、機能温存の向上や合併症リスクが大幅に回避できます。
|
<腎腫瘍>
腫瘍の大きさによっては、ロボット支援下腎部分切除術を行っています。腎臓の摘出が必要な場合は、体腔鏡下手術を第一選択としています。
<膀胱腫瘍>
経尿道的内視鏡手術が中心ですが、2023年2月より光線力学診断を用いた経尿道的膀胱腫瘍切除術を開始しました。進行した腫瘍に対しては集学的治療(手術、放射線、薬物療法を組み合わせた治療)を行い、できるだけ膀胱を温存する努力をしています。また、2020年度よりロボット支援下根治的膀胱全摘除術を開始しました。
<尿路結石>
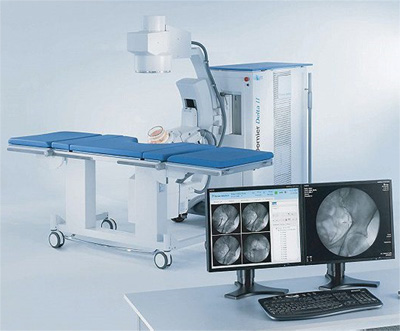
尿路結石治療は体外衝撃波結石破砕装置(ESWL)および結石破砕が可能なレーザーメスを用いた経尿道的砕石術、経皮的砕石術を結石や患者さんの状態により選択しています。ESWLは原則として一日入院で行っています。
| 適応疾患 | 尿路結石 |
|---|---|
| 医療機器 | ドルニエ DELTAⅡ ESWL機器 |
| 使用目的 |
体外衝撃波結石破砕術(ESWL)より発生した衝撃波を結石に集め、体を傷つけることなく結石を小さく砕き、尿と一緒に体外排出しやすくする治療です。当院では世界で一番採用されているESWLのパイオニア、ドルニエ社のESWL機器を使用し、患者さんは仰向けで寝たまま、高い破砕効果で治療する事ができます。
|
<体腔鏡下手術>
低侵襲手術の代表である体腔鏡下手術は、副腎疾患や腎疾患を中心に積極的に行っています。(2021年実績 133件)
<男性の排尿障害(前立腺肥大症など)>
1.前立腺肥大症
膀胱の出口にある前立腺が大きくなり尿道を圧迫すると、おしっこが出にくい、がまんが難しい、おしっこが近いなど様々な症状が現れます。前立腺がんとは異なる良性の疾患です。以下に、当科での代表的な治療を掲載します。
薬物療法
主にα1遮断薬またはPDE5阻害薬を処方します。重症例では、併用することがあります。特に前立腺が大きい場合、5α還元酵素阻害薬を用いることがあります。
α1遮断薬:古くから使われている標準治療薬です。ふらつき(起立性低血圧)や射精障害が現れることがありますが、中止により消失します。
PDE5阻害薬:効果は、α1遮断薬とほぼ同じです。おしっこの症状を軽減するだけではなく、性機能を回復させることもあります。
5α還元酵素阻害薬:前立腺体積を最大で30%縮小させる効果があります。性機能が低下することがあります。
手術治療
手術治療は、①薬物治療の効果が不十分、②中等度から重症の症状、③尿閉・尿路感染症・血尿・膀胱結石などの合併症がある(または危惧される)場合に適応が考慮されます。
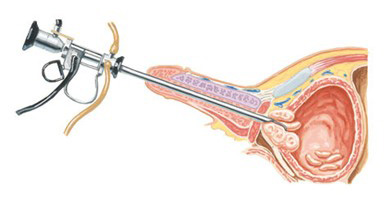
経尿道的に挿入した内視鏡下に、ループ電極で前立腺を切除する(TURP)、ループ電極で前立腺腺腫と外科的被膜との間を剥離・核出する(TUEB)があります。
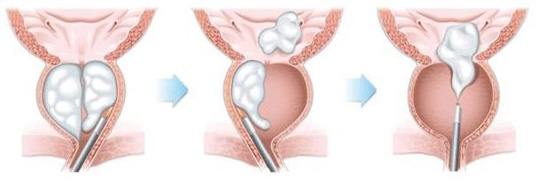
どの手術方法でも経尿道的前立腺切除術(TURP)との比較で、効果とその持続性は同等です。
術後の尿道狭窄、腹圧性尿失禁、尿閉の頻度などの合併症も同等です。手術方法に寄って、抗凝固薬や抗血小板薬を服用中、もしくは出血傾向のある高リスク患者さんにも有効かつ安全に施行可能です。術野は生理食塩水で灌流し、視野を確保します。
2.過活動膀胱
突然がまんが難しい強い尿意が現れ、尿失禁(尿漏れ)を伴うことがあります。水の音を聞いたり、水に触れたりすると発生することが多く、冷えにより増悪します。神経疾患が原因となることがありますが、男性では多くが前立腺肥大症に合併します。以下に、当科での代表的な治療を掲載します。
薬物療法
主に抗コリン薬またはβ3作動薬を処方します。重症では、併用することがあります。
抗コリン薬:(唾液分泌減少による)口内乾燥や便秘が発生または増悪することがありますが、種類は豊富です。飲み薬に加えて、貼り薬もあります。
緑内障などを患っている場合には、内服できません。
β3作動薬:抗コリン薬と効果は同じで、副作用は非常に少ない薬剤です。
一部の不整脈治療薬を飲んでいる場合には、内服できません。
ボツリヌス治療
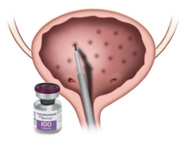
充分な薬物治療を12週間以上受けても効果が不十分な「難治性」や内服薬による副作用のため治療を継続できない場合に行う治療です。 尿道から挿入する内視鏡で、膀胱壁にボツリヌス毒素という薬剤を注射します。通常は局所麻酔による日帰り手術で行いますが、不安や注射刺激による反応が強い場合には入院で全身麻酔または腰椎麻酔をかけて行うこともできます。
効果持続期間は、およそ6~8か月です。
3.前立腺がん手術後の尿失禁(尿漏れ)
人工尿道括約筋の項をご覧下さい。
<人工尿道括約筋>
人工尿道括約筋は、男性の腹圧性尿失禁(尿道機能が障害され、膀胱から尿が漏れ出る状態)に対する効果の高い手術治療です。
手術を受けられる患者さんの大半は、前立腺全摘除術(前立腺がんに対する手術)のあと1年以上経過しても重度の腹圧性尿失禁を患っています。その他、前立腺肥大症の手術、外傷、神経疾患などが原因の場合もあります。膀胱容量(膀胱が尿をためられる大きさ)が十分であれば、人工尿道括約筋により尿失禁は大きく軽減し日常生活が快適になります。
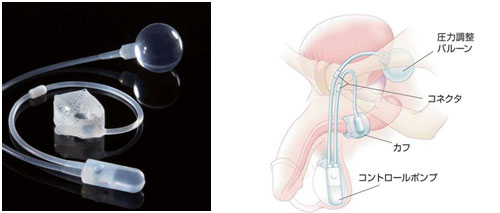
AMS800® 人工尿道括約筋 ボストン・サイエンティフィックHPより転載
https://www.bostonscientific.com/jp-JP/products/ArtificialUrinarySphincter/AMS800.html
<女性に多い泌尿器疾患>
■女性尿失禁
1.過活動膀胱
突然がまんが難しい強い尿意が現れ、尿失禁(尿漏れ)を伴うことがあります。水の音を聞いたり、水に触れたりすると発生することが多く、冷えにより増悪します。神経疾患が原因となることがありますが、男性では多くが前立腺肥大症に合併します。以下に、当科での代表的な治療を掲載します。
薬物療法
主に抗コ主に抗コリン薬またはβ3作動薬を処方します。重症では、併用することがあります。
抗コリン薬:(唾液分泌減少による)口内乾燥や便秘が発生または増悪することがありますが、種類は豊富です。飲み薬に加えて、貼り薬もあります。
緑内障などを患っている場合には、内服できません。
β3作動薬:抗コリン薬と効果は同じで、副作用は非常に少ない薬剤です。
一部の不整脈治療薬を飲んでいる場合には、内服できません。
ボツリヌス治療

充分な薬物治療を12週間以上受けても効果が不十分な「難治性」や内服薬による副作用のため治療を継続できない場合に行う治療です。尿道から挿入する内視鏡で、膀胱壁にボツリヌス毒素という薬剤を注射します。通常は局所麻酔による日帰り手術で行いますが、不安や注射刺激による反応が強い場合には入院で全身麻酔または腰椎麻酔をかけて行うこともできます。効果持続期間は、およそ6~8か月です。
2.腹圧性尿失禁
咳やくしゃみ、運動の時に尿が漏れるなら、腹圧性尿失禁です。骨盤底筋体操や薬物治療は一定の効果はありますが、しっかり治したい場合、当科では手術(中部尿道スリング手術)を積極的に勧めています。
■骨盤臓器脱(膀胱瘤、子宮脱、直腸瘤、膣断端脱)
立っているときに膀胱や子宮、直腸が下がって、膣から脱出します。子宮を摘除されたあとでも発生します。骨盤臓器脱は、違和感だけでなく、おしっこが近い、がまんできない、おしっこが出にくいなど様々な症状を引き起こします。以下に、当科での代表的な治療を掲載します。
ペッサリー

膣の大きさに合わせて、図のようなリング1個を入れます。昼間だけ入れて寝る前に外す(自己脱着)が理想ですが、できる方はごく一部です。6か月以内ごとに内診して、細菌感染や癒着がないことを確認します。
手術治療
経膣的手術(TVM)や腹腔鏡手術(仙骨膣固定術)などを行っています。
■間質性膀胱炎
おしっこが近い、残尿感がある、おしっこがたまると膀胱が痛いなどの症状があります。過活動膀胱とは異なり、トイレに行くまでに尿が漏れることは少ない疾患です。長い間「膀胱炎」のような症状が続いて、治療を受けても良くならない場合に疑ってください。
原因は不明です。ハンナ型とよばれる痛みなどの症状が強い場合に、膀胱水圧拡張術(麻酔をかけて膀胱を水で膨らませる)やジメチルスルホキシドという薬剤の膀胱注入がよく効きます。残念ながら、内服薬に「特効薬」はありません。当科では症状と病状に合わせて、相談しながら適宜な治療を行っています。
<夜間頻尿>
夜間頻尿は、おしっこに関連する症状の中で最も生活への支障が大きい症状のひとつです。その原因は、夜間多尿(夜間に腎臓で作られる尿量が多い)、膀胱容量の減少(前立腺肥大症や過活動膀胱など)、睡眠障害の3つに分けられ、複合的に関与します。
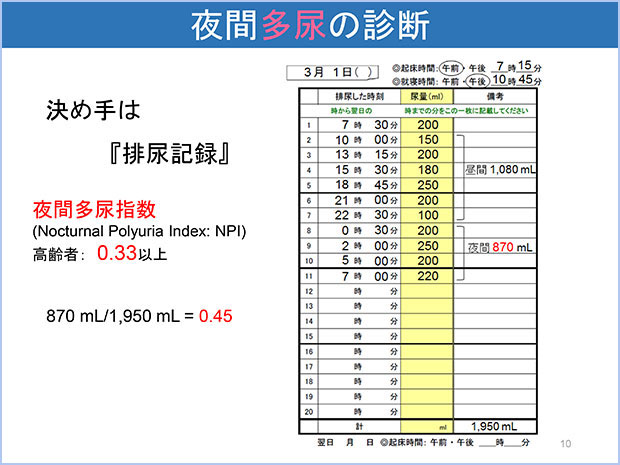
1.夜間多尿
就寝中にも関わらず、腎臓でたくさんの尿が作られます。24時間尿量のうち就寝中の尿量が 33%以上であれば、夜間多尿と診断されます。以下に、当科で主に行っている治療方法を掲載します。
生活指導
水分と塩分の摂取量を適正になるよう指導します。また、適度な運動による効果を見込めます。
薬物治療
高血圧に合併することが多いため、高血圧治療の一環として利尿薬を使用することがあります。夜間多尿の場合、抗利尿ホルモン薬が使える条件に当てはまれば、夜間の排尿回数を有効に減少させることができます。
2.膀胱容量の減少
前述<男性の排尿障害(前立腺肥大症など)><女性に多い泌尿器疾患>の過活動膀胱の項をご覧下さい。
3.睡眠障害
加齢とともに睡眠状態は変化します。具体的には、健常者であってもぐっすり眠れる時間は短くなり、浅い睡眠と途中で目が覚める時間が長くなります。夜間頻尿の治療では、睡眠状態に応じた眠り方の指導や適切な睡眠薬の使い方などが大切です。